MENU - TARIFS - ME CONTACTER
Mes prestations en sexothérapie
Vous trouverez ici un aperçu des prestations et approches thérapeutiques non-médicales que je vous offre en tant que sexologue et sexothérapeute en cabinet à Lyon. Pour toutes questions ou pour prendre rendez-vous, contactez-moi sans attendre.
Spécialités de votre sexothérapeute sexologue à Lyon
D'une manière théorique et parfois pratique de part les exercices proposés (jamais imposés), nous discuterons sans jugement ni préjugés de votre sexualité, de vos peurs ou blocages, de vos désirs et besoins.
Les sujets abordés sont vastes : vaginisme, frigidité, anorgasmie, désir, libido, masturbation (féminine ou masculine), onanisme, nymphomanie, addiction dépendance sexuelle, hyperexcitabilité, éjaculation précoce, impuissance, troubles de l'érection, virginité, première fois, peurs, blocages, orgasme clitoridien, orgasme vaginal, anal, trouver son point g, son point p, orgasme prostatique, s'épanouir sexuellement, vivre une sexualité libérée ; vivre ou retrouver une vie sexuelle après un traumatisme, une agression, un viol, …
Vous bénéficierez de conseils théoriques et pratiques ainsi parfois d'exercices (seul(e) ou en couple).
Si cela est nécessaire, et avec votre accord, nous pourrons utiliser comme support à la sexothérapie et la sexologie :
- la Psychothérapie Analytique ou Humaniste / Existentielle (pour atteindre une meilleure connaissance de soi-même, comprendre et changer un comportement ou un symptôme ) ;
- l'Hypnose Médicale ou Ericksonienne pour réguler la libido, le désir, le plaisir, apaiser des douleurs ou un traumatisme, dépasser des peurs ou difficultés intimes, et lever les blocages sexuels plus rapidement, profondément et durablement. Dans ce cadre il s'agit hypnose sexothérapeutique ;
- la Thérapie Psychocorporelle (passer par le corps pour l'apaiser ou pour vous découvrir, vous réconcilier avec votre corps) ;
- la Thérapie Sexocorporelle (la sexualité s’apprend et se développe tout au long de la vie, à travers l’interaction entre le corps et le cerveau) ;
- Mindfulness ou pleine conscience ;
- la masturbation méditative ;
- le Massage** Tantrique (doux, sensuel, enveloppant et énergisant, dont le but est de prendre conscience de son corps, de faire circuler et harmoniser son énergie dans le corps).
- la Sexo-analyse en individuel ou en couple (entretiens, exercices, jeux de rôle, ...).
- la Thérapie de couple, autour de la sexualité et de l'épanouissement sexuel.
- le Slow sex en couple (prendre le temps de ressentir, de découvrir).
- la Médiation sexuelle.
- Education sexuelle femme homme couple ados
- Il s'agit donc d'une approche de la Sexologie intégrative.
**Massages non kinésithérapeutiques, non sexuels (on ne recherche pas l'orgasme, mais au contraire à faire circuler l'énergie sexuelle dans tout le corps pour procurer un bien-être profond).
- La Thérapie inclusive :
- J'accueille volontiers les personnes LGBT (thérapeute LGBT friendly)
- Un Accompagnement Sexuel pour personnes en situation de handicap ou souffrants d'aphrophobie ou génophobie : se (re)connecter à son corps sexualisé et charnel avec votre Thérapeute Assistant Sexuel
Sexothérapie Sexologie à Lyon pour des explications sur le pénis :
- Sante.journaldesfemmes.fr/fiches-anatomie-et-examens/2540558-penis-anatomie-role-schema-verge/
Sexothérapeute Sexologue à Lyon pour des explications sur la vulve :
- Sante.journaldesfemmes.fr/fiches-anatomie-et-examens/2554838-vulve-anatomie-definition-schema/
Sexologie et physiologie : Définition et caractéristiques du pénis. Pathologies physiques et psychiques du pénis et de l'organe de reproduction masculin. Traitements et thérapies médicales et psychologiques des pathologies et troubles de la sexualité masculine.
Quelques explications de votre sexothérapeute sexologue Lyon.
Définition et caractéristiques d'un pénis « normal ». Le pénis (ou verge) est l'organe reproducteur masculin externe. Il présente généralement les caractéristiques suivantes :
• Taille et forme : la taille et la forme du pénis peuvent varier d'un individu à l'autre, et il n'y a pas de taille considérée comme "normale" ou "idéale". La taille en érection
moyenne varie généralement entre 12 et 16 centimètres.
• Érections : un pénis est capable de se durcir et de se redresser lors de l'excitation sexuelle, permettant ainsi la pénétration et les rapports sexuels.
• Sensibilité : le pénis est généralement sensible aux stimuli sexuels et peut provoquer du plaisir lorsqu'il est stimulé.
• Éjaculation et orgasme : un pénis est capable d'éjaculer lors de l'orgasme, libérant le sperme.
Pathologies physiques du pénis et de l'organe de reproduction masculin :
• Dysfonction érectile : également connue sous le nom d'impuissance, la dysfonction érectile se réfère à l'incapacité persistante à obtenir ou à maintenir une érection suffisante
pour des rapports sexuels satisfaisants.
• Malformations congénitales : certaines personnes peuvent naître avec des malformations du pénis, telles que l'hypospadias (l'ouverture de l'urètre se situe sur la face inférieure
du pénis) ou l'épispadias (l'ouverture de l'urètre se situe sur la face supérieure du pénis).
• Peyronie : la maladie de La Peyronie est une condition où du tissu cicatriciel se forme à l'intérieur du pénis, provoquant une courbure douloureuse lors de l'érection.
• Priapisme : le priapisme est une érection prolongée et douloureuse qui peut durer plusieurs heures sans stimulation sexuelle. Il nécessite une attention médicale immédiate.
Pathologies psychiques du pénis et de l'organe de reproduction masculin :
• Anxiété de performance : il s'agit d'une préoccupation excessive et d'une anxiété liée à la performance sexuelle, qui peut entraîner des difficultés érectiles et des problèmes dans
les relations sexuelles.
• Trouble de l'éjaculation : cela comprend l'éjaculation précoce (éjaculation qui se produit trop rapidement) et l'éjaculation retardée (difficulté à atteindre l'orgasme malgré une
stimulation adéquate).
• Trouble de l'identité de genre : certaines personnes peuvent ressentir un décalage entre leur identité de genre et leur sexe assigné à la naissance, ce qui peut entraîner des
difficultés sexuelles et psychologiques.
Traitements et thérapies médicales et psychologiques :
• Pour les pathologies physiques du pénis, des traitements médicaux spécifiques peuvent être prescrits en fonction de la condition, tels que des médicaments pour la dysfonction érectile ou une
intervention chirurgicale pour les malformations congénitales ou la maladie de La Peyronie.
Traitements et thérapies médicales et psychologiques des pathologies du pénis et des troubles de la sexualité masculine.
Les traitements et thérapies pour les pathologies du pénis et les troubles de la sexualité masculine varient en fonction de la nature spécifique de chaque condition. Voici quelques exemples :
1. Dysfonction érectile :
• Médicaments : Des médicaments tels que les inhibiteurs de la phosphodiestérase de type 5 (comme le Viagra, le Cialis) peuvent être prescrits pour améliorer la fonction érectile en augmentant le
flux sanguin vers le pénis.
• Thérapie par injection : Des médicaments peuvent être injectés directement dans le pénis pour induire une érection.
• Dispositifs d'aspiration : Les dispositifs d'aspiration, tels que les pompes à vide, peuvent être utilisés pour créer une érection en tirant le sang dans le pénis, suivi de l'utilisation d'un
anneau de constriction pour maintenir l'érection.
• Thérapie psychologique : La thérapie cognitivo-comportementale (TCC) peut aider à traiter les causes psychologiques de la dysfonction érectile, telles que l'anxiété de performance ou les problèmes
relationnels.
2. Éjaculation précoce :
• Techniques de maîtrise de l'éjaculation : Des techniques telles que la technique du "stop and start" et la technique de compression peuvent aider à retarder l'éjaculation.
• Thérapie sexuelle : Une sexothérapie peut aider à explorer les facteurs psychologiques sous-jacents et à développer des compétences pour prolonger le temps avant l'éjaculation.
• Médicaments : Dans certains cas, des médicaments tels que les antidépresseurs peuvent être prescrits pour retarder l'éjaculation.
3. Autres troubles de la sexualité masculine :
• Thérapie de couple : Lorsque des problèmes relationnels affectent la sexualité masculine, la sexothérapie de couple peut aider à améliorer la communication et la satisfaction sexuelle du
couple.
• Thérapie psychologique : Des approches psychothérapeutiques, telles que la TCC ou la thérapie psychodynamique, peuvent être utilisées pour explorer les problèmes sous-jacents, tels que l'anxiété,
les traumatismes sexuels passés ou les problèmes d'estime de soi.
Il est important de consulter un professionnel de la santé spécialisé, comme un urologue, un sexologue ou un psychologue spécialisé en sexologie, pour obtenir un diagnostic précis et des
recommandations adaptées à votre situation individuelle. Le traitement approprié dépendra de la cause sous-jacente du problème et des besoins spécifiques de chaque personne.
Qu’est-ce qu’un micropénis ? Anatomie et physiologie ? Inconvénients ? Quelles incidences et quelles conséquences physiques et psychologiques Quels liens entre micropénis et plaisir ?
Un micropénis est une condition médicale dans laquelle un pénis est nettement plus petit que la moyenne, tant en termes de longueur que de circonférence. Bien que les mesures exactes puissent varier, on considère généralement qu'un pénis est un micropénis s'il mesure "moins de 7 centimètres en érection et moins de 4 centimètres au repos". Sources.
Selon le chirurgien-urologue Antoine Faix, la taille moyenne des verges françaises est de 9 à 10 centimètres au repos et de 13 à 14 cm en érection. Mais il insiste sur la nécessité de parler de
moyenne, non de norme. Sources.
Du point de vue de l'anatomie, un micropénis présente les mêmes structures que tout autre pénis, mais à une échelle réduite.
Les caractéristiques physiologiques d'un micropénis peuvent varier d'une personne à l'autre, tout comme la cause sous-jacente de cette condition. Les causes possibles incluent des facteurs génétiques, hormonaux, endocriniens ou des anomalies congénitales.
Un micropénis peut présenter des inconvénients ou des difficultés dans différents aspects de la vie quotidienne et de la sexualité. Sur le plan physique, les rapports sexuels peuvent être plus
difficiles en raison de la taille réduite du pénis. Certaines positions sexuelles peuvent être moins confortables ou moins accessibles, et la pénétration peut être moins
satisfaisante pour le ou la partenaire. Cependant, il est important de noter que la taille du pénis n'est pas le seul facteur déterminant pour une sexualité épanouissante et
satisfaisante.
Les conséquences physiques et psychologiques d'un micropénis peuvent varier d'une personne à l'autre. Sur le plan physique, un micropénis peut entraîner une diminution de la confiance en
soi, de l'estime de soi et de l'image corporelle. Cela peut également susciter des sentiments de honte, de frustration et
d'anxiété liés à la performance sexuelle. Sur le plan émotionnel, ces facteurs peuvent influencer négativement la sexualité et les relations personnelles.
En ce qui concerne la sexualité du couple hétérosexuel ou LGBT, il est important de noter que la satisfaction sexuelle ne dépend pas uniquement de la taille du pénis. La communication
ouverte, la compréhension mutuelle, l'exploration des besoins et des désirs sexuels, ainsi que l'utilisation de différentes techniques et pratiques sexuelles, peuvent jouer un rôle essentiel dans le
plaisir sexuel et la satisfaction.
Il n'existe pas de lien direct entre la taille du pénis, y compris le micropénis, et le plaisir ou l'orgasme. Les zones érogènes du corps et les moyens d'atteindre
le plaisir peuvent varier d'une personne à l'autre, et il est important d'explorer et de découvrir ce qui fonctionne pour chaque individu. La satisfaction sexuelle et l'orgasme
dépendent de nombreux facteurs, notamment l'excitation, la stimulation adéquate, la connexion émotionnelle, la confiance mutuelle
et la satisfaction personnelle.
Si vous avez des préoccupations concernant la taille de votre pénis ou si vous
rencontrez des difficultés sur le plan sexuel, il est recommandé de consulter un professionnel de la santé, tel qu'un médecin ou un sexologue à Lyon, qui pourra vous fournir des informations et un
soutien adaptés à votre situation spécifique.
Vidéos sur l'appareil reproducteur masculin, le pénis, sa physiologie et le fonctionnent de l'érection : visitez la page vidéos de votre sexologue sexothérapeute à Lyon. Pour observer la diversité des pénis, des vulves et des seins, regardez les photos en fin de page.
SexEducation pour Ados de Charlotte ABRAMOW (explications, conseils, illustrations, éducation sexuelle pour adolescents) : cliquez ci-dessous.
Sexologue à Lyon sexothérapeute Lyon : petit manuel d'Education Sexuelle par Charlotte ABRAMOW. Conseils sexo, illustrations et photos, éducation sexuelle pour adolescents
le-petit-manuel-de-sex-education.pdf
Document Adobe Acrobat [49.8 MB]
Sexologie et physiologie : Définition et caractéristiques de la vulve. Pathologies physiques et psychiques d'une vulve et de l'organe de reproduction féminin. Traitements et thérapies médicales et psychologiques des pathologies de la vulve et troubles de la sexualité féminine. Quelques précisions de votre sexologue sexothérapeute à Lyon 3.
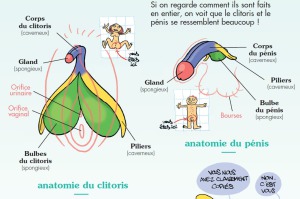
Définition et caractéristiques d'une vulve : La vulve est la partie externe des organes génitaux féminins. Elle comprend les grandes lèvres, les petites lèvres, le clitoris, l'orifice urétral et l'orifice vaginal. Les caractéristiques d'une vulve peuvent varier d'une personne à l'autre, mais voici quelques éléments généraux :
• Les grandes lèvres sont charnues et peuvent varier en taille et en forme.
• Les petites lèvres sont souvent plus délicates et peuvent être plus ou moins visibles. Elles peuvent dépasser les grandes lèvres ou être bien protégées à l'intérieur.
• Le clitoris est un organe hautement sensible, situé à l'intersection des petites lèvres, et joue un rôle clé dans le plaisir sexuel féminin.
• L'orifice urétral est l'ouverture par laquelle l'urine est évacuée de la vessie.
• L'orifice vaginal est l'entrée du vagin, qui est l'organe interne reliant l'utérus à l'extérieur du corps.
Pathologies physiques de la vulve et de l'organe de reproduction féminin :
• Infections : Des infections vaginales, telles que la vaginose bactérienne, la candidose (infection à levures) ou les infections sexuellement transmissibles (IST), peuvent causer
des symptômes tels que démangeaisons, douleurs ou pertes anormales.
- Traitement médical : Les infections vaginales sont généralement traitées avec des médicaments antifongiques ou antibiotiques, selon le type d'infection.
• Vulvodynie : La vulvodynie est une condition caractérisée par des douleurs chroniques ou une sensibilité au niveau de la vulve, sans cause apparente.
- Traitements médicaux : Le traitement de la vulvodynie peut inclure l'utilisation de médicaments topiques tels que les anesthésiques locaux, les crèmes stéroïdes ou les
antidépresseurs tricycliques pour soulager la douleur.
- Thérapie physique : La rééducation périnéale et les exercices de relaxation musculaire peuvent être recommandés pour aider à détendre les muscles pelviens et réduire les
douleurs.
- Thérapie psychologique : La sexoanalyse, la sexothérpaie, l’hypnose et la thérapie cognitivo-comportementale (TCC) peuvent aider à gérer les symptômes douloureux et à traiter les
facteurs psychologiques qui peuvent contribuer à la vulvodynie.
• Endométriose : L'endométriose est une condition dans laquelle le tissu qui tapisse normalement l'utérus se développe en dehors de celui-ci, ce qui peut entraîner des douleurs
pelviennes et des symptômes menstruels anormaux.
- Gestion des symptômes : Les options de traitement de l'endométriose peuvent inclure des médicaments pour soulager la douleur, des contraceptifs hormonaux pour supprimer les
menstruations, ou éventuellement, une intervention chirurgicale pour enlever les tissus endométriaux anormaux. Un soutien psychologique et l’hypnothérapie peuvent aussi aider pour faire face à la
douleur, à la perte d’élan vital, à la baisse de la libido, au fléchissement de l’estime de soi, à l’anxiété.
Pathologies psychiques de la vulve et de l'organe de reproduction féminin :
• Dysfonction sexuelle féminine : Cela inclut des troubles tels que le trouble du désir sexuel hypoactif, les troubles de l'excitation sexuelle, les troubles de l'orgasme ou la
douleur pendant les rapports sexuels (dyspareunie).
- Thérapie sexuelle : La sexothérapie peut aider à explorer les causes sous-jacentes des troubles sexuels féminins et à développer des stratégies pour améliorer la fonction sexuelle et
le plaisir.
- Thérapie cognitivo-comportementale (TCC) : La TCC peut être utilisée pour traiter les problèmes psychologiques tels que l'anxiété de performance, les croyances négatives sur la
sexualité, ou pour développer des compétences de communication et d'intimité.
• Image corporelle négative : Certaines femmes peuvent éprouver une insatisfaction ou une détresse par rapport à l'apparence de leur vulve, ce qui peut affecter leur estime de soi et
leur confiance sexuelle.
Traitements et thérapies médicales et psychologiques :
• Pour les pathologies physiques de la vulve, les traitements médicaux peuvent inclure des médicaments pour les infections, des traitements topiques pour les douleurs vulvaires ou des
options chirurgicales dans certains cas.
• Pour les troubles sexuels féminins, des approches thérapeutiques telles que la thérapie sexuelle ou sexothérapie, la thérapie cognitivo-comportementale (TCC) ou la sexothérapie
individuelle ou la sexothérapie de couple peuvent être utilisées pour explorer les causes sous-jacentes, améliorer la communication et développer des stratégies de gestion.
• Pour les problèmes liés à l'image corporelle de la vulve et les troubles de la sexualité féminine qui y sont associés, les traitements et thérapies peuvent inclure les approches suivantes
:
1. Thérapie individuelle ou thérapie de groupe :
• Thérapie cognitivo-comportementale (TCC) : La TCC peut aider à identifier et à modifier les pensées négatives et les croyances dysfonctionnelles concernant l'apparence de la vulve,
en travaillant sur l'estime de soi, l'image corporelle et l'acceptation de soi.
• Thérapie basée sur la pleine conscience : Cette approche peut aider à développer une conscience et une acceptation de l'apparence de la vulve, en se concentrant sur le moment
présent et en évitant les jugements négatifs.
2. Éducation sexuelle et rééducation :
• Éducation sur la diversité corporelle : Recevoir des informations précises et éducatives sur la variabilité de l'apparence de la vulve peut aider à remettre en question les normes
esthétiques irréalistes et à favoriser une perception plus réaliste de son propre corps.
• Techniques de rééducation sexuelle : Des exercices spécifiques, tels que l'exploration sensorielle ou le miroir de vulve, peuvent être utilisés pour aider les femmes à se
familiariser et à s'accepter davantage physiquement.
3. Soutien psychologique :
• Groupes de soutien : Participer à des groupes de soutien avec d'autres femmes partageant les mêmes préoccupations peut être bénéfique pour se sentir compris, écouté et pour obtenir
un soutien émotionnel.
• Counseling et soutien individuel : Travailler avec un psychologue ou un sexothérapeute spécialisé en santé sexuelle peut offrir un espace sûr pour exprimer ses préoccupations,
explorer les émotions liées à l'image corporelle et développer des stratégies d'adaptation positives.
Il est essentiel de consulter un professionnel de la santé qualifié, tel qu'un sexothérapeute spécialisé en sexologie à Lyon, pour obtenir une évaluation et des recommandations personnalisées. Le
professionnel pourra recommander des approches spécifiques en fonction des besoins et des préoccupations individuelles de chaque personne.
Il est important de consulter un professionnel de la santé spécialisé, tel qu'un gynécologue, un sexothérapeute sexologue à Lyon ou un psychologue spécialisé en sexologie, pour obtenir un diagnostic précis et des recommandations adaptées à votre situation individuelle. Le traitement approprié et la sexothérapie individuelle ou de couple, dépendront de la cause sous-jacente du problème et des besoins spécifiques de chaque personne, évalués par votre sexologue à Lyon.
On peut aussi se demander si on a dans seins normaux ou une poitrine normale. Il s’agit d’une partie du corps présentant autant de variations et de variétés que la vulve, le pénis, les yeux, le nez, la bouches, les mains, les pieds, … Donc la plupart du temps, la réponse est "oui ! cette partie de votre corps est « normale » !"
Consultez les photos et illustrations des zones sexuelles et érogènes en dehors des films ou photos pornos qui nos « normés » sans poils (!) et même retouchés !!!
Voici quelques liens (dont sont tirées les photos ci-dessous) montrant la réalité de la variété, et donc de la normalité des zones sexuelles et érogènes dans leur magnifiques différences (pénis, vulves et seins) :
lauradodsworth.com/bare-reality-photography
Vidéos sur le périnée, le clitoris, l'accouchement : visitez la page vidéos de votre sexologue sexothérapeute à Lyon. Pour observer la diversité des pénis, des vulves et des seins, regardez les photos en fin de page.
Sexologie : description, physiologie, glandes hormones et fonction de l'appareil génital de la femme.
La sexologie est l'étude scientifique de la sexualité humaine, qui englobe un large éventail de sujets allant de la physiologie sexuelle à la psychologie et à la santé sexuelle. Concernant l'appareil génital de la femme, voici une description de ses principales structures, de sa physiologie et des hormones qui y sont impliquées.
Description de l'appareil génital de la femme.
L'appareil génital féminin est constitué de plusieurs organes internes et externes qui jouent un rôle essentiel dans la reproduction. Les principales parties de l'appareil génital de la femme sont les suivantes :
1/ Organes externes (vulve) :
- Le mont de Vénus : la partie charnue recouverte de poils pubiens située sur l'os du pubis.
- Les lèvres (labia majora et labia minora) : les replis de peau qui entourent l'entrée du vagin.
- Le clitoris : un petit organe hautement sensible situé au-dessus de l'ouverture de l'urètre, qui joue un rôle clé dans le plaisir sexuel féminin.
- L'urètre : le canal par lequel l'urine est évacuée de la vessie.
- Le vagin : un tube musculaire et élastique qui relie la vulve à l'utérus.
2/ Organes internes :
- L'utérus : un organe musculaire creux en forme de poire qui abrite et nourrit le fœtus pendant la grossesse.
- Les trompes de Fallope : deux canaux qui s'étendent depuis les côtés supérieurs de l'utérus vers les ovaires. Les trompes de Fallope sont le site de la fécondation, où
l'ovule est capturé après l'ovulation et où les spermatozoïdes rencontrent l'ovule.
- Les ovaires : deux organes en forme d'amande situés de chaque côté de l'utérus. Ils produisent les ovules et sécrètent des hormones sexuelles, notamment les œstrogènes
et la progestérone.
Physiologie et fonction de l'appareil génital de la femme :
Le cycle menstruel est un processus physiologique qui se produit généralement une fois par mois chez les femmes en âge de procréer. Voici les principales étapes du cycle menstruel et les rôles des
hormones :
- Phase folliculaire :
Les œstrogènes sont produits par les ovaires, stimulant la croissance et le développement des follicules ovariens qui contiennent les ovules.
- Ovulation :
L'hormone lutéinisante (LH) est sécrétée par l'hypophyse en réponse à une augmentation des œstrogènes. L'augmentation de LH déclenche la libération de l'ovule mature
(ovulation) d'un des ovaires.
- Phase lutéale :
Le follicule vidé de son ovule se transforme en un corps jaune appelé corps jaune.
Le corps jaune sécrète de la progestérone, une hormone qui prépare l'utérus à la grossesse en épaississant la muqueuse utérine (endomètre) pour accueillir un éventuel
embryon.
- Menstruation :
Si la fécondation n'a pas lieu, le corps jaune régresse, les niveaux d'œstrogènes et de progestérone diminuent, et l'endomètre est évacué sous forme de menstruations.
Ceci est une vue d'ensemble de l'appareil génital féminin et de son fonctionnement. La sexologie englobe également d'autres aspects liés à la sexualité féminine, tels que le désir sexuel, l'orgasme, la santé sexuelle et la contraception, entre autres.
Quelles sont les glandes et leurs rôles dans l'appareil reproducteur féminin ?
Dans l'appareil reproducteur féminin, il y a deux glandes principales qui jouent un rôle important dans la production et la sécrétion de substances essentielles à la reproduction et à la lubrification sexuelle.
Voici ces glandes et leurs rôles :
1. Les ovaires : Les ovaires sont deux petites glandes en forme d'amande situées de chaque côté de l'utérus, dans la cavité pelvienne. Ils sont les principales glandes sexuelles
féminines et ont deux fonctions cruciales :
- Production des ovules : Les ovaires produisent et libèrent des ovules (ovocytes) dans les trompes de Fallope lors de l'ovulation, ce qui permet la fécondation par un spermatozoïde, si une relation
sexuelle avec un partenaire masculin a lieu.
- Sécrétion d'hormones : Les ovaires sont responsables de la production de certaines hormones sexuelles féminines, principalement les œstrogènes et la progestérone. Ces hormones régulent le cycle
menstruel, le développement des caractéristiques sexuelles secondaires féminines et jouent un rôle crucial dans la grossesse et la régulation du système reproducteur féminin.
2. Les glandes vestibulaires majeures (ou glandes de Bartholin) : Les glandes vestibulaires majeures sont deux petites glandes situées de part et d'autre de l'ouverture du vagin,
dans les lèvres (labia majora). Leur rôle principal est de sécréter du liquide lubrifiant lors de l'excitation sexuelle. Cette lubrification facilite les rapports sexuels en réduisant les frictions
et en assurant le confort pendant l'activité sexuelle.
Ces deux glandes sont essentielles pour la fonction reproductive et sexuelle de la femme. Les ovaires sont responsables de la production des ovules et des hormones sexuelles, tandis que les glandes
vestibulaires majeures jouent un rôle crucial dans la lubrification vaginale pendant l'activité sexuelle.
Quel est le rôle des glandes de Skenes dans l'appareil reproducteur féminin ?
Les glandes de Skene, également connues sous le nom de glandes para-urétrales, sont de petites glandes situées près de l'urètre féminin, juste à l'intérieur de l'ouverture de l'urètre, entre l'urètre et le vagin. Elles sont considérées comme l'équivalent féminin de la prostate chez l'homme en raison de leur similitude anatomique et de leur fonction.
Le rôle principal des glandes de Skene dans l'appareil reproducteur féminin est la production de sécrétions, souvent appelées sécrétions de Skene ou éjaculat féminin. Ces sécrétions sont libérées lors de la stimulation sexuelle et de l'excitation sexuelle. Voici leurs rôles et fonctions principales :
- Lubrification : Les glandes de Skene contribuent à la lubrification du canal vaginal pendant l'excitation sexuelle. Cette lubrification facilite les rapports sexuels et réduit les frictions, augmentant ainsi le confort pendant l'activité sexuelle.
- Sécrétions éjaculatoires : Lors de l'orgasme chez certaines femmes, les glandes de Skene peuvent produire une petite quantité de liquide éjaculatoire. Cette libération est souvent associée à l'éjaculation féminine, parfois appelée « éjaculation féminine » ou « squirting ». Cependant, il est important de noter que toutes les femmes ne présentent pas ce phénomène, et il peut varier considérablement en termes de quantité et de présence d'une femme à l'autre.
Le liquide éjaculatoire des glandes de Skene est différent du liquide vaginal ordinaire. Il contient des substances spécifiques, notamment des protéines, des enzymes et des traces de composés chimiques tels que la prostate-specific antigen (PSA), que l'on retrouve également dans le liquide séminal masculin (sperme). Cependant, le sujet de l'éjaculation féminine et le rôle des glandes de Skene restent encore sujets à débat et à recherche dans le domaine de la sexologie.
Il est important de comprendre que la fonction et la sensibilité des glandes de Skene varient d'une femme à l'autre, et leur rôle exact dans la sexualité féminine nécessite encore des recherches supplémentaires pour être pleinement compris.
Sexologie : description, physiologie, glandes hormones et fonction de l'appareil génital de l'homme.
La sexologie est l'étude scientifique de la sexualité humaine, qui englobe un large éventail de sujets allant de la physiologie sexuelle à la psychologie et à la santé sexuelle. Pour répondre à votre demande spécifique concernant l'appareil génital de l'homme, voici une description de ses principales structures, de sa physiologie et des hormones qui y sont impliquées :
A) Description de l'appareil génital de l'homme :
L'appareil génital masculin est composé de plusieurs organes internes et externes qui jouent un rôle essentiel dans la reproduction. Les principales parties de l'appareil génital de l'homme sont les
suivantes :
1/ Organes externes :
- Le pénis : l'organe reproducteur externe, qui sert à l'urination et à l'éjaculation lors des rapports sexuels. Le pénis est composé de trois parties principales : la racine, le corps et le gland (extrémité élargie).
- Le prépuce (ou peau du prépuce) : un repli de peau qui recouvre le gland chez les hommes non circoncis.
- Le scrotum : un sac de peau suspendu sous le pénis qui contient les testicules.
2/ Organes internes :
- Les testicules : deux glandes ovales situées dans le scrotum, responsables de la production des spermatozoïdes et de la sécrétion de certaines hormones.
- L'épididyme : une structure en forme de tube enroulé sur le côté de chaque testicule, où les spermatozoïdes produits dans les testicules mûrissent et sont stockés jusqu'à l'éjaculation.
- Les canaux déférents : deux tubes qui transportent les spermatozoïdes depuis l'épididyme vers l'urètre pendant l'éjaculation.
- L'urètre : le canal par lequel l'urine de la vessie et le sperme des canaux déférents sortent du corps.
B) Physiologie et fonction de l'appareil génital de l'homme :
La physiologie de l'appareil génital masculin est centrée sur la production de spermatozoïdes et la fonction de reproduction. Voici les étapes clés de la physiologie et les hormones impliquées :
1/ Production de spermatozoïdes :
Les testicules sont les principaux organes de production des spermatozoïdes, un processus appelé spermatogenèse. Sous l'influence de différentes hormones, les cellules germinales des
testicules se multiplient et se différencient en spermatozoïdes matures.
2/ Hormones impliquées :
L'hypothalamus, situé dans le cerveau, sécrète une hormone appelée hormone de libération des gonadotrophines (GnRH).
La GnRH stimule l'hypophyse, également située dans le cerveau, à libérer les hormones lutéinisante (LH) et folliculo-stimulante (FSH).
La LH et la FSH sont transportées par le sang jusqu'aux testicules, où elles stimulent la production de spermatozoïdes et la sécrétion de testostérone.
3/ Fonction de reproduction :
Lors des rapports sexuels, l'éjaculation se produit lorsque les muscles entourant les canaux déférents et l'urètre se contractent, envoyant les spermatozoïdes et le liquide séminal
(sperme) à travers l'urètre et hors du pénis. Le sperme contient des spermatozoïdes qui peuvent féconder un ovule dans l'appareil reproducteur féminin, permettant ainsi la reproduction.
La sexologie englobe également d'autres aspects liés à la sexualité masculine, tels que le désir sexuel, l'érection, l'orgasme, la santé sexuelle et la contraception, entre autres.
Quelles sont les glandes et leurs rôles dans l'appareil reproducteur masculin ?
Dans l'appareil reproducteur masculin, il y a plusieurs glandes qui jouent un rôle essentiel dans la production de sperme et dans la lubrification pendant l'éjaculation. Voici les principales glandes et leurs rôles :
- Les testicules :
Les testicules sont les principales glandes sexuelles masculines, situées dans le scrotum. Leurs rôles sont multiples :
Production de spermatozoïdes : Les testicules sont responsables de la spermatogenèse, le processus de production et de maturation des spermatozoïdes. Ce sont les cellules germinales présentes dans les tubules séminifères des testicules qui se divisent et se différencient en spermatozoïdes matures.
Production de testostérone : Les testicules sécrètent également l'hormone mâle principale, la testostérone. Cette hormone est essentielle pour le développement des caractéristiques sexuelles masculines, la libido, la production de sperme et d'autres fonctions physiologiques chez l'homme.
- L'épididyme :
L'épididyme est une structure en forme de tube enroulé située sur le côté de chaque testicule. Son rôle principal est de stocker et de mûrir les spermatozoïdes produits dans les
testicules. Les spermatozoïdes restent dans l'épididyme pendant un certain temps jusqu'à ce qu'ils soient complètement matures et capables de se déplacer efficacement.
- Les canaux déférents :
Les canaux déférents sont deux tubes qui partent de l'épididyme et transportent les spermatozoïdes matures vers l'urètre, où ils seront éjaculés pendant les rapports sexuels.
- Les vésicules séminales :
Les vésicules séminales sont deux glandes situées près de la base de la vessie. Elles sécrètent un liquide épais et riche en nutriments qui constitue une partie importante du sperme. Ce
liquide nourrit les spermatozoïdes et leur donne l'énergie nécessaire pour survivre dans les voies génitales féminines lors de la fécondation.
- La prostate :
La prostate est une glande située sous la vessie, juste devant le rectum. Elle sécrète un liquide alcalin et fluide qui s'ajoute au sperme pour former le liquide séminal. Le liquide
prostatique facilite la mobilité des spermatozoïdes et les protège contre l'acidité du vagin lors des rapports sexuels.
- Les glandes de Cowper (ou glandes bulbouretrales) :
Les glandes de Cowper sont deux petites glandes situées de part et d'autre de l'urètre, sous la prostate. Elles sécrètent un liquide lubrifiant et alcalin qui est également ajouté au
sperme pendant l'éjaculation, aidant à lubrifier l'urètre et facilitant le passage du sperme lors des rapports sexuels.
Lors de l'éjaculation, les spermatozoïdes produits dans les testicules, combinés aux sécrétions des vésicules séminales, de la prostate et des glandes de Cowper, forment le sperme qui est éjaculé hors du pénis pour permettre la fécondation dans l'appareil reproducteur féminin. Ces glandes jouent un rôle crucial dans la reproduction masculine et la transmission des gènes à la descendance.
Quel est le rôle de la prostate dans l'appareil reproducteur masculin et la sexualité ?
La prostate est une glande située sous la vessie, devant le rectum, dans l'appareil reproducteur masculin. Son rôle est essentiellement lié à la reproduction et à la sexualité masculine.
Voici les principales fonctions de la prostate :
- Production de liquide prostatique :
La prostate sécrète un liquide alcalin et fluide, connu sous le nom de liquide prostatique. Ce liquide représente une part importante du sperme éjaculé pendant les rapports sexuels. Il
contient des nutriments et des substances chimiques qui aident à nourrir et à protéger les spermatozoïdes en transit dans les voies génitales féminines lors de la fécondation. Le liquide prostatique
facilite également la mobilité des spermatozoïdes, améliorant ainsi leurs chances de rencontrer un ovule pour la fécondation.
- Régulation du pH du sperme :
Le liquide prostatique est alcalin, ce qui signifie qu'il est basique. Cette alcalinité aide à neutraliser l'acidité du vagin, créant ainsi un environnement favorable pour la survie et
la mobilité des spermatozoïdes après l'éjaculation.
- Soutien de l'érection :
La prostate est entourée de tissus musculaires, et pendant l'érection, ces muscles se contractent pour empêcher le reflux du sperme dans la vessie. Cette action aide à maintenir
l'érection et à prévenir l'éjaculation rétrograde, où le sperme entre dans la vessie au lieu de sortir par le pénis.
- Implication dans la sensation sexuelle :
Bien que la prostate soit principalement associée à la reproduction, elle est également impliquée dans la sensation sexuelle. Certains hommes rapportent une stimulation agréable de la
prostate, souvent appelée « point P », qui peut entraîner une sensation orgasmique différente de celle obtenue par la stimulation du pénis. La stimulation de la prostate peut être effectuée
manuellement (massage de la prostate) ou à l'aide de jouets sexuels spécifiques.
Il est important de noter que la prostate peut être sujette à des problèmes de santé tels que l'hypertrophie bénigne de la prostate (HBP) ou le cancer de la prostate. Ces conditions peuvent affecter la fonction de la prostate et nécessitent une attention médicale appropriée.
En résumé, la prostate joue un rôle clé dans la reproduction masculine en produisant le liquide prostatique qui nourrit et protège les spermatozoïdes. Elle est également impliquée dans le soutien de l'érection et peut contribuer à la sensation sexuelle lorsqu'elle est stimulée de manière appropriée.
Quel est le rôle du périnée et de la testostérone dans le mécanisme de l'érection de l'homme ?
Le périnée et la testostérone jouent tous deux des rôles importants dans le mécanisme de l'érection chez l'homme. Voici comment ils contribuent à ce processus :
- Le rôle du périnée dans l'érection :
Le périnée est une zone située entre le scrotum et l'anus chez l'homme. Il est essentiel dans le mécanisme de l'érection car il contient plusieurs muscles importants qui soutiennent le
pénis et le contrôlent pendant l'érection.
Lorsqu'un homme devient sexuellement excité, le système nerveux parasympathique est activé, ce qui provoque la relaxation des muscles du périnée. Cette relaxation permet une augmentation du flux sanguin vers le pénis, remplissant les deux corps caverneux du pénis de sang. Cela conduit à l'expansion et à l'élévation du pénis, ce qui est nécessaire pour atteindre une érection.
Le maintien de l'érection est également lié au périnée. Les muscles du périnée doivent rester contractés pour empêcher le reflux du sang hors du pénis, maintenant ainsi l'érection pendant les rapports sexuels.
- Le rôle de la testostérone dans l'érection :
La testostérone est l'hormone sexuelle masculine principale, produite principalement dans les testicules. Elle joue un rôle essentiel dans le mécanisme de l'érection de plusieurs
manières :
La testostérone est responsable du développement des caractéristiques sexuelles masculines pendant la puberté, y compris la croissance du pénis et des testicules.
La testostérone joue un rôle clé dans la régulation de la libido, c'est-à-dire le désir sexuel. Des niveaux suffisants de testostérone sont importants pour maintenir un intérêt sexuel sain et une fonction érectile adéquate.
La testostérone agit sur les tissus érectiles du pénis, en favorisant la relaxation des vaisseaux sanguins et en augmentant le flux sanguin vers les corps caverneux lors de la stimulation sexuelle. Cela facilite l'expansion et l'élévation du pénis pendant l'érection.
Un équilibre hormonal approprié, y compris des niveaux adéquats de testostérone, est donc essentiel pour soutenir une fonction érectile saine. Des troubles hormonaux, tels qu'une carence en testostérone, peuvent entraîner des problèmes d'érection, notamment une dysfonction érectile. Dans de tels cas, une consultation médicale peut être nécessaire pour évaluer la cause sous-jacente et explorer les options de traitement appropriées.
Le taux de testostérone chez un homme est-il déterminant pour son désir ou son érection ?
Le taux de testostérone joue un rôle essentiel dans le désir sexuel (libido) et dans l'érection chez l'homme. La testostérone est l'hormone sexuelle masculine principale, et elle a un impact significatif sur la fonction sexuelle masculine.
Voici comment la testostérone influence le désir sexuel et l'érection :
- Désir sexuel (libido) :
La testostérone est étroitement liée au désir sexuel masculin. Des niveaux adéquats de testostérone sont généralement associés à un niveau de libido plus élevé, c'est-à-dire un plus
grand intérêt et désir pour l'activité sexuelle. La testostérone agit sur le cerveau en stimulant certaines régions qui sont impliquées dans la libido et le comportement sexuel.
Cependant, il est important de noter que la libido est un phénomène complexe et qu'elle est influencée par de nombreux autres facteurs, tels que le bien-être psychologique, le stress, la santé générale, l'environnement relationnel, et bien d'autres. Ainsi, bien que la testostérone soit un facteur important, elle n'est pas le seul déterminant du désir sexuel.
- Érection :
La testostérone joue également un rôle dans le processus de l'érection. Elle agit sur les tissus érectiles du pénis en favorisant la relaxation des vaisseaux sanguins et en augmentant
le flux sanguin vers les corps caverneux pendant la stimulation sexuelle. Cela facilite l'expansion et l'élévation du pénis, ce qui est nécessaire pour atteindre une érection.
Toutefois, il est important de noter que l'érection est un mécanisme complexe qui implique également la santé vasculaire, le système nerveux, les niveaux d'autres hormones (comme l'oxyde nitrique), et des facteurs psychologiques et émotionnels. Ainsi, même si la testostérone est impliquée dans l'érection, elle ne constitue pas l'unique facteur déterminant de la fonction érectile.
Il est essentiel de comprendre que les niveaux de testostérone varient naturellement chez les hommes en fonction de l'âge, du moment de la journée et d'autres facteurs. Des variations normales dans les niveaux de testostérone ne sont pas nécessairement associées à des problèmes de désir sexuel ou d'érection. Cependant, dans certains cas, des niveaux anormalement bas de testostérone (hypogonadisme) peuvent entraîner une baisse du désir sexuel et des problèmes érectiles, et un traitement hormonal approprié peut être envisagé après une évaluation médicale.
Vous avez des questions sur nos prestations ? Contactez votre sexologue sexothérapeute à Lyon 3 ! 0642207719
Consulter les Tarifs de votre sexologue sexothérapeute à Lyon.
Me contacter par mail ou téléphone pour un renseignement ou prendre RDV.
Revenir à l'Accueil du site de votre sexothérapeute sexologue à Lyon 3 Montchat.
MENU - TARIFS - ME CONTACTER